한양의대
항균제의 발견은 현대 의학의 패러다임을 바꾼 가장 중요한 사건 중 하나로 평가된다. 감염병으로 인한 사망률을 획기적으로 낮추고 외과 수술, 장기이식, 항암치료 등 고위험 의료행위를 가능하게 만든 핵심 기반이기 때문이다. 그러나 항균제의 광범위한 사용과 오남용은 또 다른 위기를 불러왔다. 이는 항균제 내성(antimicrobial resistance, AMR)의 출현과 확산이다. 항균제 내성은 더 이상 특정 병원이나 국가에 국한된 문제가 아니라, 인류 전체의 건강과 의료 시스템을 위협하는 세계적인 보건 문제로 자리 잡고 있다¹. 세계보건기구(WHO)는 항균제 내성을 인류가 직면한 가장 큰 공중보건 위기 중 하나로 지목하고 있으며, 효과적인 대응이 이루어지지 않을 경우 향후 수십 년 내 감염병 사망률이 다시 증가할 수 있다고 경고하고 있다. 의료기관에서의 과도한 항균제 처방, 지역사회에서의 자가 복용, 축산업 및 농업에서의 항균제 오남용 등은 내성균의 출현과 확산을 촉진하는 주요 요인이다. 또한 국제 교류와 이동 증가로 인해 내성균은 국경을 넘어 빠르게 전파되고 있으며, 이는 한 국가의 문제가 아닌 ‘원 헬스(One Health)’ 관점²에서 접근해야 할 글로벌 과제가 되었다.
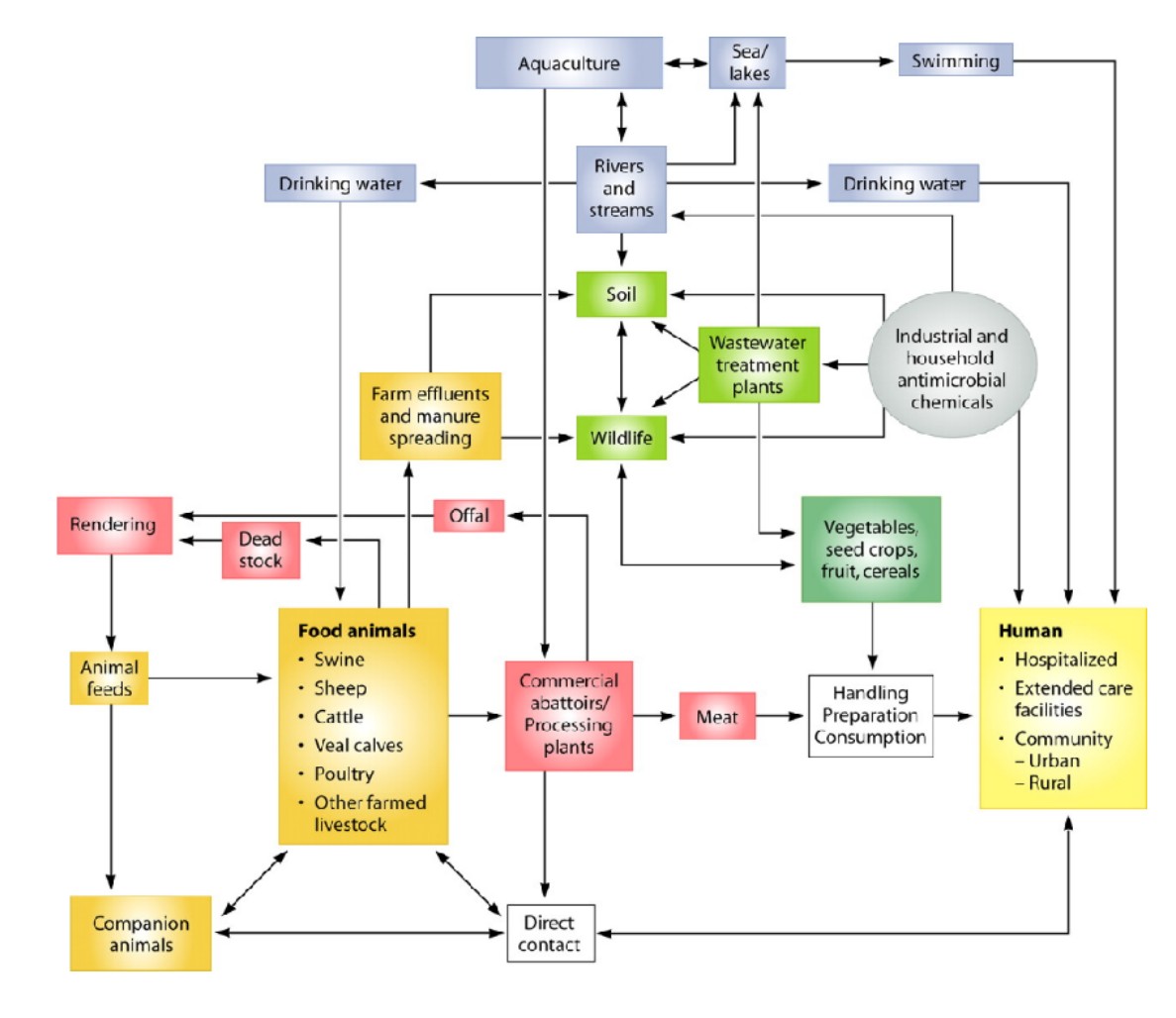 그림1
그림1
의료기관, 지역사회, 농업, 하·폐수 처리 시설 및 관련 환경 내에서의 항균제와 항균제 내성의 확산²
(Copyright © 2010, American Society for Microbiology.)
다제내성균(multidrug-resistant organisms)은 의료기관 내 감염의 주요 원인이 되었으며, 기존 항균제로 치료가 어려운 사례가 증가하고 있다. 특히 카바페넴 내성 장내세균 (carbapenem-resistant Enterobacterales, CRE) 메티실린 내성 황색포도알균(Methicillin-resistant S. aureus, MRSA), 반코마이신 내성 장알균(Vancomycin-resistant Enterococcus) 등은 임상 현장에서 치료 선택지를 제한하는 대표적인 병원체이다¹ , ³. 미국 CDC는 올해 AMR burden update에서 최소 19개 주요 항균제 내성 위험 병원체의 질병 부담을 재산정할 것을 보도하였다¹. 미국에서 현재 가장 큰 항균제 내성 세균으로는 CRE, carbapenem-resistant Acinetobacter, multidrug-resistant Pseudomonas aeruginosa, MRSA, VRE, Clostridioides difficile, Candida auris 등이며, 특히 그람음성 다제내성균과 항진균제 내성의 증가가 향후 AMR 대응의 핵심 과제로 지목되었다.
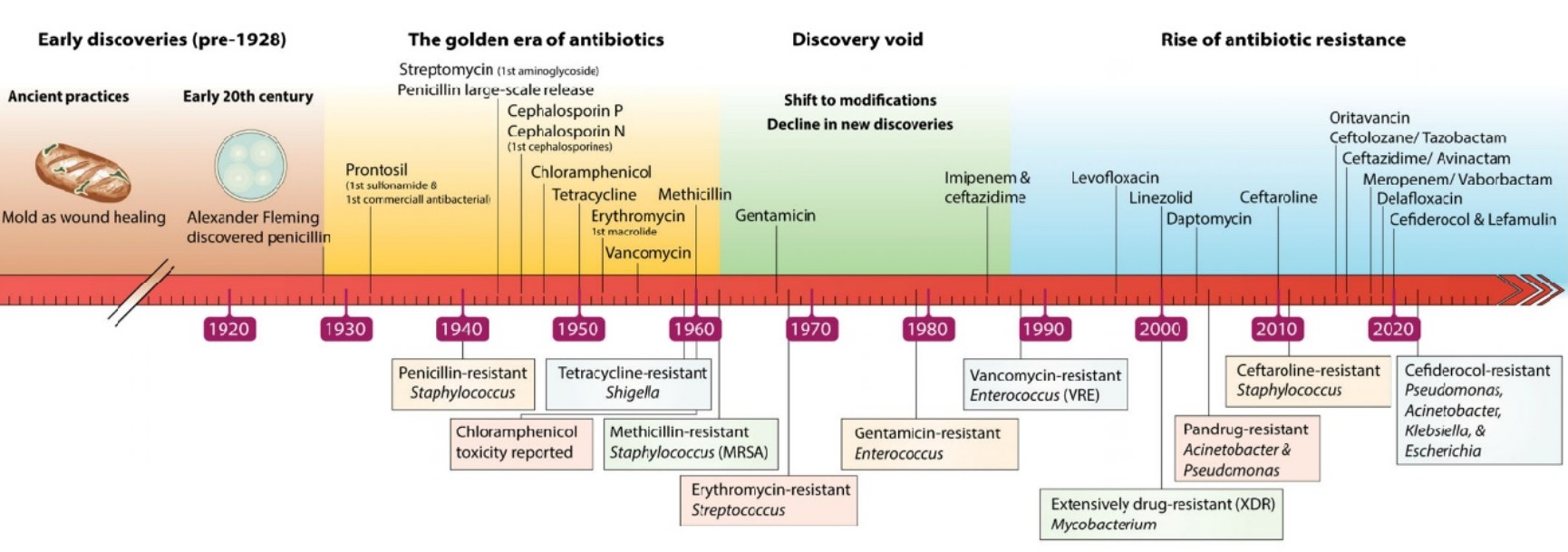 그림2
그림2
시기별 항균제 내성의 발생과 현황³
항균제 내성은 더 이상 잠재적 위험이 아닌 현재 의료현장에서 실제로 치료를 어렵게 만드는 주요 요인으로 작용하고 있다. 특히 일부 주요 병원체는 기존 치료 전략을 근본적으로 재검토해야 할 수준의 내성을 보이며 전 세계적으로 확산되고 있다. 항균제 내성 문제를 이해하기 위해서는 내성률 증가와 더불어 어떤 병원체가 어떤 기전으로 확산되고 있는지 구체적으로 파악할 필요가 있다. 이러한 항균제 내성균을 검출하고 확산의 양상을 분석하기 위해서 여러 방법이 개발되어 소개되었다. 자동화장비를 이용한 항균제 감수성 검사를 시작으로, 면역방법을 이용한 lateral flow assay, matrix-assisted laser desorption/ionization time-of-flight mass spectrometry (MALDI-TOF MS)을 이용한 내성균 검출법도 개발되어 사용되고 있다⁴. 그러나, 각 검사별로 한계점이 있으며, 항균제 내성은 내성유전자 검출을 통해 명확한 내성기전을 밝히게 되었다.
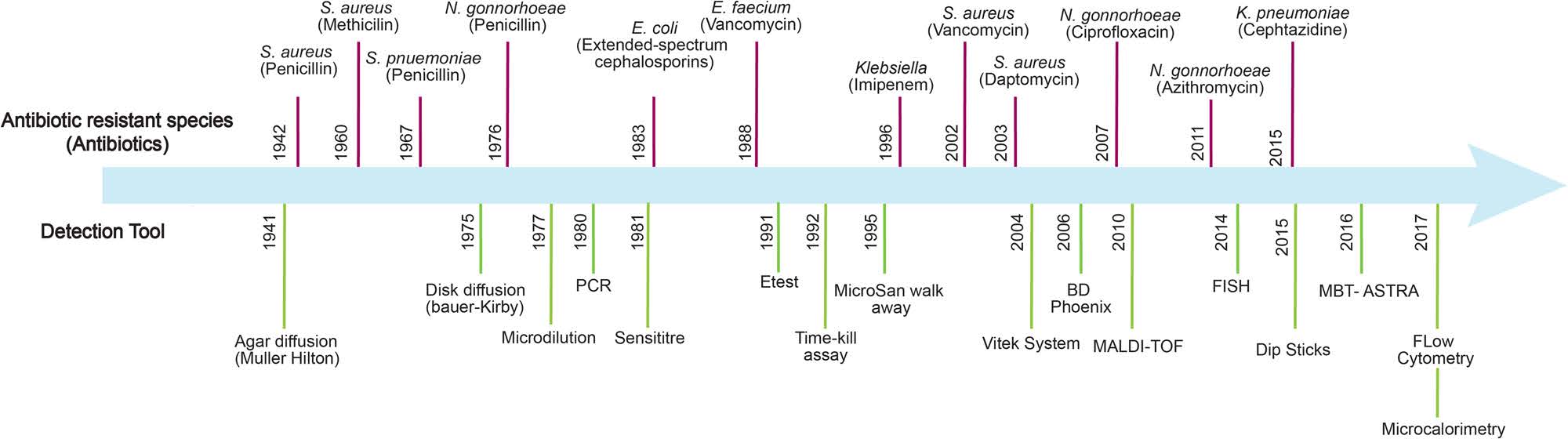 그림3
그림3
항균제 내성 균주와 항균제 내성 확인을 위한 진단 기술의 발달⁴
최근 가장 중요한 내성세균은 카바페넴 내성 장내세균(CRE)으로 가장 심각한 위협 중 하나로 평가된다. CRE 감염은 높은 사망률과 장기 입원, 의료비 증가와 밀접하게 연관되기 때문이다. 카바페넴은 중증 감염에서 ‘최후의 보루’로 사용되는 항균제지만, KPC, NDM, OXA-48, IMP, VIM과 같은 카바페넴분해효소 (carbapenemase)를 획득한 균주가 전 세계적으로 확산되면서 치료 선택지가 급격히 줄어들고 있다. 따라서, 이러한 내성유전자를 신속하게 검출하여 적절한 항균제 치료제를 선택할 수 있게 하고, 의료기관 내 집단발생의 확산을 사전에 차단하는 감염관리에 활용될 수 있다.
또한 A. baumannii와 P. aeruginosa는 중환자실에서 문제가 되는 대표적인 그람음성 다제내성균이다. 이들은 환경 생존력이 높고 항균제 투과성이 낮아 자연적으로 내성 획득이 용이하다. 특히 pan-drug resistant 균주의 출현은 기존 항균제 체계의 한계를 보여주는 사례로 평가된다. 그람양성균에서도 내성 문제는 여전히 중요하다. 메티실린 내성 황색포도알균(MRSA)은 여전히 주요 의료관련감염의 원인이며, 반코마이신 내성 장알균(VRE)은 면역저하 환자에서 치명적인 감염을 유발할 수 있다. 최근에는 linezolid, daptomycin 등 대체 항균제에 대한 내성 사례도 보고되면서 치료 선택지가 좁아지고 있다.
병원체의 유전적 특성과 내성 유전자를 신속하게 확인함으로써 감염 진단의 정확도와 속도를 획기적으로 향상시키는 검사실의 역할이 매우 중요하게 되었다. 기존 배양 기반 검사법은 결과 도출까지 수일이 소요되지만, 분자진단 기반 방법은 수 시간 내에 주요 내성 유전자(KPC, NDM, mecA, vanA 등)를 검출할 수 있다. 이는 초기 항균제 선택의 정확도를 높이고 불필요한 광범위 항균제 사용을 줄이는 데 기여한다. 또, 미생물의 전장유전체분석(whole genome sequencing, WGS)은 단일 균주의 동정뿐 아니라 내성 유전자, 독성 인자, 전파 경로까지 동시에 분석할 수 있어 감염병 역학조사와 병원 내 집단감염 대응에 중요한 정보를 제공한다. 동일 클론의 확산 여부를 확인하거나 병원 내 전파 네트워크를 추적하는 데 매우 유용하게 평가되고 있다. 또한 메타유전체 분석(metagenomics)은 배양이 어려운 병원체나 여러 세균에 의한 감염 상황에서도 병원체를 탐지할 수 있는 가능성을 보여주고 있다. 이는 특히 중증 패혈증 환자나 면역저하 환자에서 조기 진단을 가능하게 하는 기술로 주목받고 있다. 결국 항균제 내성 대응은 ‘적절한 치료를 얼마나 빨리 시작할 수 있는가’의 문제이며, 그 핵심에는 정확한 진단이 먼저 되어야 한다. 임상 검사실에서 내성유전자 검출검사는 이 간극을 줄이는 도구 중 하나로, 환자 치료의 의사결정, 의료기관 관련 감염관리를 수행하는데 중요한 역할을 할 것으로 기대한다.
[References]
1.https://www.cdc.gov/antimicrobial-resistance
2.Origins and evolution of antibiotic resistance, Microbiology and Molecular Biology Reviews, 2010;74:417-33
3.From cure to crisis: understanding the evolution of antibiotic-resistant bacteria in human Microbiota Biomolecules 2025;15:93
4.Advancements of paper-based sensors for antibiotic-resistant bacterial species identification. NPJ Biosensing 2024;1:17

